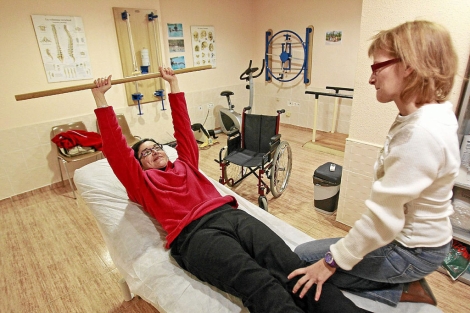
entrenar da un 30% más de
fuerza a personas con EM
Los resultados, presentados por un profesor de la ULE, se recogen de una investigación de diez años llevada a cabo con pacientes procedentes de Castilla y León
ICAL 25/10/2012
El doctor José Antonio de Paz, del del departamento de Ciencias Biomédicas de la Universidad de León (ULE) será el responsable de presentar en Madrid, durante el III Simposio Internacional Exernet y la II Convención de Postgraduados INEF, los resultados de un estudio que refleja que entrenar y hacer ejercicio mejora hasta un 30 por ciento la fuerza de los pacientes con Esclerosis Múltiple.
La Universidad Politécnica de Madrid acoge el III Simposio Internacional Exernet y la II Convención de Postgraduados Inef el 26 y 27 de octubre. En este foro se presentarán estudios tan relevantes como la investigación de entrenamientos con fuerza en pacientes con esclerosis múltiple.
De Paz señala que los «altos niveles de fuerza muscular están muy relacionados con una gran capacidad para realizar las actividades diarias», e igualmente, unos «altos niveles de fuerza muscular pueden facilitar la participación y disfrute del sujeto en actividades recreativas, que le ayudarán a luchar contra la sarcopenia y la atrofia muscular».
La esclerosis múltiple, (E.M.), es una enfermedad desmielinizante que afecta al sistema nervioso central y que se caracteriza por las lesiones o placas que presenta la sustancia blanca que protege a los nervios, al ser atacada por las células T. Su origen cierto es desconocido, a pesar de haber sido descrita esta enfermedad hace más de 100 años. Las mujeres la padecen más frecuentemente que los hombres (tres mujeres por cada dos hombres), y suele aparecer entre los 20 y 40 años, siendo la aparición de los primeros síntomas antes de los 10 años o después de los 50 posible pero excepcional.
Entre los diversos síntomas que produce, se ha observado que afecta a la función muscular de la persona ocasionando debilidad, falta de equilibrio, disminución de la habilidad ambulatoria, fatiga, y consecuentemente, una disminución de la calidad de vida.
Los implicados en el proyecto llevan trabajando diez años con pacientes de Esclerosis Múltiple (EM). Un trabajo que se inició en la asociación de pacientes de León (Aldem) y que, desde hace cuatro años, se ha extendido a toda la Comunidad. El programa tiene una alta adherencia, y han participado más de 250 pacientes en estos años. Actualmente se realiza en León, Ponferrada, Valladolid, Burgos, Miranda de Ebro y Zamora. El programa consiste en prescribir un entrenamiento individualizado de fuerza para cada paciente.
De Paz subraya que se han observado «mejoras de más de un 30 por ciento en la fuerza» y, en los seguimientos a tres años, comparando los que entrenan y los que no entrenan, han visto que los primeros «estaban mejor al cabo de tres años que al inicio, mientras que los que no entrenaron habían disminuido su capacidad física». También se ha comprobado que «la fuerza no mejora el equilibrio, pero frena su deterioro». Durante los últimos seis años este servicio e investigación está sufragada en parte por la consejería de Sanidad de la Junta de Castilla y León.
De Paz señala que los «altos niveles de fuerza muscular están muy relacionados con una gran capacidad para realizar las actividades diarias», e igualmente, unos «altos niveles de fuerza muscular pueden facilitar la participación y disfrute del sujeto en actividades recreativas, que le ayudarán a luchar contra la sarcopenia y la atrofia muscular».
La esclerosis múltiple, (E.M.), es una enfermedad desmielinizante que afecta al sistema nervioso central y que se caracteriza por las lesiones o placas que presenta la sustancia blanca que protege a los nervios, al ser atacada por las células T. Su origen cierto es desconocido, a pesar de haber sido descrita esta enfermedad hace más de 100 años. Las mujeres la padecen más frecuentemente que los hombres (tres mujeres por cada dos hombres), y suele aparecer entre los 20 y 40 años, siendo la aparición de los primeros síntomas antes de los 10 años o después de los 50 posible pero excepcional.
Entre los diversos síntomas que produce, se ha observado que afecta a la función muscular de la persona ocasionando debilidad, falta de equilibrio, disminución de la habilidad ambulatoria, fatiga, y consecuentemente, una disminución de la calidad de vida.
Los implicados en el proyecto llevan trabajando diez años con pacientes de Esclerosis Múltiple (EM). Un trabajo que se inició en la asociación de pacientes de León (Aldem) y que, desde hace cuatro años, se ha extendido a toda la Comunidad. El programa tiene una alta adherencia, y han participado más de 250 pacientes en estos años. Actualmente se realiza en León, Ponferrada, Valladolid, Burgos, Miranda de Ebro y Zamora. El programa consiste en prescribir un entrenamiento individualizado de fuerza para cada paciente.
De Paz subraya que se han observado «mejoras de más de un 30 por ciento en la fuerza» y, en los seguimientos a tres años, comparando los que entrenan y los que no entrenan, han visto que los primeros «estaban mejor al cabo de tres años que al inicio, mientras que los que no entrenaron habían disminuido su capacidad física». También se ha comprobado que «la fuerza no mejora el equilibrio, pero frena su deterioro». Durante los últimos seis años este servicio e investigación está sufragada en parte por la consejería de Sanidad de la Junta de Castilla y León.